TUMOR TESTICULAR: TUMOR DE YOLK SAC. Presentación de un Caso Clínico
RESUMEN: Las neoplasias testiculares son tumores relativamente poco frecuentes, con una incidencia aproximada de 1 – 2 por cada 100.000 habitantes, de los cuales, la gran mayoría corresponde al tipo seminomatoso en el adulto. Por esta razón se presenta un caso de asociación, de un tumor cuya incidencia es mayor en nińos, como es el tumor del seno endodérmico, con un seminoma, (raro ya que generalmente se asocian a coriocarcinomas) conformando un tumor mixto sumamente agresivo en un paciente sin antecedentes patológicos de relevancia.
SUMMERY: Testicular cancer is rather infrequent, whith an aproxímate incidence of 1 – 2 per 100.000 habitants, most of which correspond to adults with seminoma. For this reason we present a case of a rare association: endoderm sinus tumor (which is frequent in children) with a semoma (rare, since they usualy associate with coriocarcinomas), constituting an extremely aggresive mix tumor, in a patient with no relevant.
INTRODUCCION
Los tumores testiculares de células germinales representan un grupo heterogéneo de neoplasias de histología compleja que derivan de la célula germinal primordial. Esta multipotencialidad puede dar origen a diversas neoplasias según sea la etapa de diferenciación en que se produzca la transformación maligna. Dado su origen común, los tumores de células germinales pueden presentar mezclas de dos o más patrones histológicos. Los tumores de células germinales constituyen el 3% de los tumores de los nińos y adolescentes; aproximadamente el 80% corresponden a un carcinoma embrionario infantil o tumor del Saco vitelino (Yolk SAC) de los que el 70% debutan antes de los 2 ańos de vida. 1 El tumor de Yolk SAC llamado también tumor del saco endodérmico, adenocarcinoma testicular infantil, carcinoma embrionario juvenil, y orquioblastoma es él mas común de todos los tumor de células germinales no seminomatoso (NSGT) en nińos.
Representa alrededor del 2% de todos los tumores de Células germinales; este tumor produce AFP (alfa feto proteína) que puede ser dosado en suero. 2
CASO CLINICO
MOTIVO DE CONSULTA: Tumoración Testicular Derecha (26/01/04)
ANTECEDENTES DE LA ENFERMEDAD ACTUAL: Paciente de sexo masculino de 46 ańos de edad con antecedente de aumento de tamańo de bolsa testicular derecha desde el mes de octubre de 2003, sin antecedente de traumatismo, infecciones virales o bacteriana, criptorquidia ni antecedentes heredofamiliares, por lo cual consulta al servicio de Urología, se lo interna cumplimentando plan de estudios.
EXAMENES COMPLEMENTARIOS
a) ECOGRAFIA:
Se realiza ecografía en mes de octubre que informa: Epidídimo derecho francamente aumentado de tamańo (30 por 20 mm), forma irregular, ocupado por múltiples imágenes nodulares hipoecoicas de variables dimensiones.
Existen algunas formaciones nodulares de similares características ecográficas en el testículo derecho de 6 a 8 mm de diámetro. Sugiriendo realizar estudio histológico.
Testículo epidídimo izquierdo: de características ecográficas conservadas.
Escaso líquido libre en la bolsa escrotal derecha.
Plexos pampiniformes normales.
Para control y seguimiento se repite ecografía en mes de enero que informó: Testículo y epidídimo izquierdo de forma, posición, dimensiones y ecoestructuras conservadas.
No se observan lesiones parenquimatosas focales ni difusas.
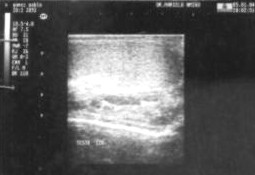
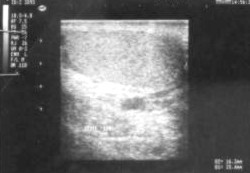
Lado derecho: testículo y epidídimos aumentados de tamańo, forma irregular, hiperecogénicos (aspecto inflamatorio-edematoso), con engrosamiento de la túnica albugínea. Abundante cantidad de líquido en la bolsa escrotal derecha, con ecos heterogéneos internos (patrón reticular). Plexos pampiniformes de dimensiones conservadas. Anexo Fig.1.
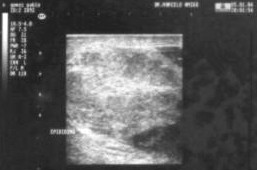
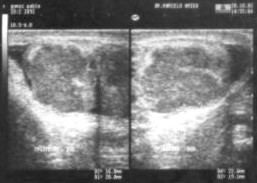
Se repite ecografía: Testículo derecho aumentado de tamańo, forma irregular, con severa alteración de la estructura parenquimatosa (áreas hiperecongénicas de aspecto fibroso y zonas hipoecoicas de aspecto edematoso-inflamatorio). No se observan colecciones líquidas intratesticulares.
Abundante cantidad de líquido libre, anecoico, en bolsa escrotal derecha, observándose algunas bridas que unen la superficie escrotal al testículo. Lado izquierdo: normal (Anexo Fig. 2).
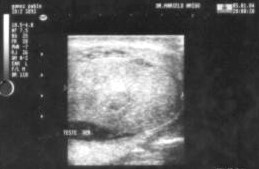
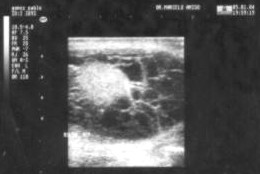
Se realizó estudio ecográfico previa biopsia: Testículo derecho aumentado de tamańo, forma irregular con severa alteración de la estructura parenquimatosa, con áreas de hiperecogenicidad de aspecto firme y zonas de hipoecogenicidad de aspecto edematoso inflamatorio. No se observan colecciones líquidas intratesticular, alta cantidad de líquido en bolsa escrotal derecha con bridas que aumentan la superficie escrotal. (Anexo Fig.3).
Se procedió a la realización de biopsia por congelación vía inguinal, la cual nos informó “orquiepididimitis derecha” en dos formas consecutivas, y luego se manda una tercera biopsia para su posterior estudio, informando “seminoma tipo clásico”, por lo cual se realizo la “orquideo-funiculectomia “testicular derecha, por vía inguinal, remitiendo la pieza a su posterior estudio anatomopatológico.
Evoluciono favorablemente, se le retiro tubo de drenaje de bolsa testicular derecha a los 3 días, control por consultorio externo de Urología y posterior control por servicio de Oncologia y se le da el alta medica.
INFORME ANATOMOPOTALOGICO.
Macroscopia:
- Pieza de orquifuniculectomia derecha que mide 6 x 4 x 4 cm, al corte parénquima sólido de aspecto multinodular de color parduzco con un área amarillenta de 0,8 cm, cordón espermático de 7 cm de longitud.
Microscopia:
- Tumor de células germinativas mixto, seminoma clásico 70% y elemento de saco vitelinico 30 %, Tumor de YOLK SAC.
- Presencia de infiltración de la Albugínea, de la rete testis y el epidídimo y porción proximal del cordón espermático.
- Invasión Angiolifatica Multifocal.
- Margen Quirúrgico de reseccion (cordón espermático) distal, libre de tumor
- Sugieren realizar inmunomarcación.
MARCADORES TUMORALES:
AFP (alfa feto proteína): 1,30 UI/ml 22/03/04 N (Normal): hasta 9 UI/ml.
LD (láctico deshidrogenasa): 243,0 mUI/ml N: 120 a 450 mUI/ml.
Β-hCG (sub. unidad beta de hormona gonadotropina corionica): 100ng/ml. N: < 1ng/ml.
TAC ABDOMEN Y PELVIS
- Parénquima hepático con signo de infiltración grasa difusa leve, sin evidencia de lesiones focales
- Vías biliares, bazo páncreas y glándulas suprarrenales de características normales.
- Ambos rińones de forma y tamańo conservado, con buena concentración y eliminación de contraste yodado, sin signos de uronefrosis.
- Llama la atención una tinción heterogénea en el polo superior del rińón izquierdo, de característica inespecíficas.
- Se menciona también la presencia de un pequeńo quiste cortical de 1 cm.de aspecto simple.
- No se visualiza adenomegalias en el retroperitoneo ni liquido libre en cavidad
- Huellas quirúrgicas en región inguinal derecha
- Pequeńos ganglios inguinales Bilaterales menores a un centímetro.
- En los cortes que pasan por la base del tórax no se descubren imágenes patológicas
TRATAMIENTO
Durante el estudio del paciente se le medico con Ceftriaxona, -Metromidazol Gentamicina y analgésico (Diclofenac) por vía oral.
Se presenta el caso en el comité de tumores el día 23/04/04.
Se decide realizar Quimioterapia con CVB (Citoplastina, Vinblastina y Bleomicina) y posterior radioterapia.
EVOLUCION:
El paciente, se realiza cuatro sesiones de quimioterapia, las cuales suspende el mes de enero del 2005 debido a que presenta un Accidente Cerebro Vascular (ACV) y problemas cardíacos por el cual se lo intervino colocándole cuatro Bay pass, interrumpiendo, las sesiones; vuelve a la consulta en mayo con dolor sordo localizado en región lumbar derecha, que comienza de forma gradual y que calmaba con la ingesta de analgésico vía oral (Diclofenac 50mg), con posición antálgica en decúbito lateral izquierdo, de aproximadamente un mes de evolución, por lo cual vuelve a consultar al servicio de Urología, en el cual se le indica: Ecografía abdominal, radiografía de tórax, tomografía de tórax y abdomen y marcadores tumorales.
ECOGRAFIA ABDOMINAL:
RIŃON DERECHO: Aumento de tamańo (144 x 76 x 70 mm) parénquima engrosado de aspecto edematoso. Ectasia pielica moderada, se observa con dificultad una importante masa pararrenal interna, sólida heterogénea no lográndose determinar si hace cuerpo o no con el rińón (75 x 60 mm aproximadamente)
HIGADO: hepatomegalia grado I.
TAC DE ABDOMEN Y PELVIS CON Y SIN CONTRASTE
- Fondo de saco pleuro pulmonares libres.
- Hígado y Bazo dentro de los límites normales.
- El estomago, el Páncreas, Ambas Glándulas Suprarrenales y el Rińón Izquierdo son de característica habituales, Uroexcreación Renal Izquierda conservada, se menciona la existencia de imágenes hipodensa redondeadas menores al centímetro de diámetro que comprometen la corteza renal izquierda, evaluar según antecedentes,(quiste simple?).
- A nivel retroperitoneal del lado derecho se observa una gran lesión con densidad de partes blandas, bordes irregulares y limite no muy bien definido, estructura ligeramente heterogénea que compromete al rińón derecho, y se extiende hasta la línea media desplazando, minimanente la aorta abdominal que mide aproximadamente 12.5 x 8 cm.de diámetro mayores en sentido caudal se extiende adyacente al músculo, psoas hasta la pelvis con aparente compromiso de dicho músculo,, la lesión no presenta refuerzo tras la administración de contraste endovenoso, evaluar según antecedentes ( masa adenomegalica?- Nódulo renal?
- Aorta abdominal de calibre habitual parcialmente desplazada hacia el lado izquierdo, vejiga urinaria de paredes finas y contenidos conservados.
- Area prostática de configuración habitual.
- En las imágenes con ventana para evaluar estructuras óseas no se evidencian lesiones líticas ni blasticas.-
LABORATORIO
AFP: 1,30 NGR/ml
ΒhGC: + 25 m UI/ml
LDH: 110 UI/ ml.
DISCUSION
La gran mayoría de las neoplasias testiculares (95%) pertenecen a la categoría de tumores de células germinales.
Se dividen convencionalmente en dos grandes grupos:
SEMINOMAS
* Tipo Clásico.
* Tipo espermatocitico.
TUMORES NO SEMINOMATOSOS CARCINOMA EMBRIONARIO
* Tumor del Seno Endodérmico o Tumor del Saco Vitelino (Yolk SAC)
* Teratoma
* Coriocarcinoma
Si el tumor es no seminomatoso puede ser clasificado como tumor puro o mixto. Los tumores que son no seminomatosos son considerados como estos últimos para fines terapéuticos. 5
El carcinoma del saco Vitelino es la forma más común de cáncer testicular en nińos y jóvenes. Cuando se presentan temprano en la infancia, estos tumores por lo general se tratan con éxito, sin embargo en adultos son más peligrosos. 7
Tienen factores predisponentes reconocidos a nivel mundial, que afectan al epitelio germinal y dańan las células germinativas, como las atrofias testiculares, las infecciones bacterianas como las virales, las altas temperaturas endógenas como exógenas, los traumatismos testiculares, orquitis, criptorquidia, síndromes de feminización testicular, factores genéticos gen “TGCT”, atrofia testicular y síndromes intersexuales (Disgenesia Gonadal).
Son factores que de una u otra manera dańan el epitelio germinativo, predisponiendo a su degeneración maligna. 5
ANATOMIA PATOLOGICA:
El Tumor Del Saco Vitelino presenta un patrón celular reticular con múltiples micro quistes y cúmulos papilares en un fondo de estroma mixoide. Las células neoplásicas rodean el cuerpo de Séller Duval. Las técnicas de inmunoperoxidasa permiten identificar la presencia de AFP en el interior de las células neoplásicas y dentro de los globos eosinófilos extracelulares típicos del tumor 4.
CUADRO CLINICO:
La clínica suele ser muy pobre y puede manifestarse por si misma, o por sus complicaciones, o por metástasis.
La clínica se presenta generalmente por modificaciones en el volumen, forma, consistencia y peso del testículo. Por esto, el paciente consulta por un Nódulo indoloro en testículo”. Esta masa carece de la sensibilidad a la comprensión que tiene el testículo sano y no desencadena dolor alguno espontáneo.
Sin embargo, hay tres situaciones en la que pueden ocurrir episodios dolorosos agudos que se dan en el 10% de los pacientes.
* Hemorragia intratumoral.
* Necrobiosis.
* Infarto intra o peri tumoral.
Solo el 30% de los pacientes presenta “Dolor sordo” o “Sensación de pesadez en hipogastrio, región anal y escroto.
Las complicaciones pueden evidenciarse por
* Infertilidad
* Si son neoplasias hormono –secretantes pueden provocar Ginecomastia y macrogenitosomia. Como por ejemplo el tumor de células de Leydig, que en nińos provoca pseudo pubertad precoz y en adultos, impotencia sexual
El 10% de los pacientes presenta manifestaciones clínicas por la metástasis en:
* Cuello “Ganglio Supraclavicular izquierdo”
* Pulmón “Disnea, Tos e Insuficiencia Respiratoria”
* Ganglios retroduodenales: Anorexia, Nauseas, Vómitos y Hemorragias”
* Afección Retroperitoneal con compromiso del Psoas y nervios: Dolor lumbar”
* Huesos: “Dolor óseo”
* Obstrucción o Trombosis Iliaca o de Vena Cava: “Edema de Miembros”
El 20% de los pacientes puede hacer un “Hidrocele Secundario”6.
EXAMEN FISICO:
El examen físico se realizará por “Análisis Bimanual del contenido del escrotal”. Primeramente se debe palpar el testículo normal, que debe tener consistencia homogénea, debe movilizarse con libertad y se puede separar del epidídimo. Secundariamente, se palpa el testículo afectado. Esto me permite detectar anormalidades: “En toda masa con superficie irregular, consistencia dura, firme y fija a la albugínea” se debe sospechar de Tumor Testicular. 6
DIAGNOSTICO:
Ante la sospecha semiológica o ecográfica de un tumor de Testículo se realizará la extracción de sangre para el estudio de marcadores y sin esperar el resultado se efectuará exploración quirúrgica por vía inguinal y clampeo del cordón (contraindicada la vía escrotal y punción biopsia). Opcionalmente se puede hacer una biopsia por congelación.
Confirmado el tumor se completa la ligadura alta del cordón a nivel del anillo inguinal profundo y se efectúa la ORQUIDO FUNICULECTOMIA.
El resultado definitivo de la Anatomía Patológica informará si se trata de: Tumor seminomatoso, no seminomatoso o un seminoma no seminomatoso para posterior tratamiento con Rayo y /o quimioterapia. 5
EXAMENES COMPLEMENTARIOS:
Estudios Preoperatorios:
a) Ecografía: confirma la ubicación de una formación nodular sospechosa. Es especialmente útil para diagnóstico diferencial con hidrocele. El parénquima del testículo normal es anormal y ecogénicamente homogéneo, la lesión aparece redondeada e hipo ecoica.
b) Recuento sanguíneo: pruebas de función hepática con ENZIMAS CELULARES:
FOSFATASA ALCALINA PLACENTARIA (PAP) Es una izo enzima fetal, diferente a la del adulto, se presenta en pacientes con enfermedad avanzada.
LACTATO DESHIDROGENASA (LDH) Enzima presente en músculo liso, cardíaco y esquelético, hígado, rińón y cerebro. Marca tejido tumoral voluminoso.
GPT: “Gammaglutamil Transpeptidaza” Son enzimas hepáticas que aumentan en enfermedades benignas y malignas del hígado. Se detectan en tumores avanzados.
c) Marcadores tumorales: SUSTANCIAS ONCOFETALES
B-Hcg, la subunidad beta, y alfa-feto proteína, son los únicos de probado valor. Beta-hCG: su presencia siempre indica neoplasia, y ha mostrado ser el marcador tumoral más útil para monitorizar la respuesta al tratamiento. En el cáncer testicular la presencia de beta-hCG tras la orquitectomía constituye la prueba de que en el paciente hay enfermedad residual y requiere tratamiento adicional. No obstante la ausencia de beta-hCG no excluye la presencia de un cáncer activo, particularmente en pacientes previamente tratados. La vida media de beta- hCG es de 18-24 hs.
La α-fetoproteína es producida por los elementos del saco vitelino y se asocia con mayor frecuencia con los carcinomas embrionarios y a los tumores del saco vitelino. Nunca se encuentran niveles elevados de alfa-feto proteína en pacientes con seminomas puros o coriocarcinomas puros. Los niveles elevados tras el tratamiento quirúrgicos o con agentes citotóxicos indican presencia de enfermedad residual y la necesidad de tratamiento adicional. La vida media de la alfa-feto proteína es de 5 días.
d) Radiografía de Tórax de frente y perfil: Para detección de posibles metástasis pulmonares.
e) Ultrasonido escrotal.
f) TAC de tórax, abdomen y pelvis. La TAC de tórax detecta un 10% más de lesiones metastásicas, que la Rx. La TAC de abdomen sirve para valorar enfermedad retroperitoneal.6
CONCLUSION
Nuestro interés sobre este caso clínico fue por su particular presentación, teniendo en cuenta que el tumor del seno endodérmico es muy común en nińos menores de 2 ańos. En adultos esta rara combinación con seminoma es rarísima; su presentación fue muy agresiva y respondió mal al tratamiento por más que su diagnostico fue precoz.
El cuadro se exacerbó, aún sin factores de riesgos y en un paciente inmunocompetente.
Queremos destacar la consulta temprana del paciente al igual que los procedimientos para su tratamiento y la agresividad del tratamiento coadyuvante de quimioterapia que no pudieron frenar el curso de la enfermedad, la rapidez con la que hizo metástasis este tumor y el grado de deterioro al que llevó a este paciente y en el mínimo tiempo.
BIBLIOGRAFIA
1. Ro JY, Amin MB, Sahin AA, Ayala AG. Testicular Neoplasm. En: Flaetcher DM. Diagnostic Histopatology of Tumors Vol 1, 2ş edición. Washington DC: Churchil Levingstone, 2000. 783 – 825.
2. Mostofi FK, Price ER Jr. Tumors of the male genital system. In Atlas of Tumor pathology. 2ş edición, fascicle 8. Washington DC: Armed Force Institute of Pathology, 1973:1-16.
3. Casabé M, Colla R, Costa M, Mazza O, Matrebían S, Signori H, Sosa A, Villamil A. Consenso Urológico Nacional Sobre Pautas sobre el diagnóstico y tratamiento del Cáncer de Testículo (Federación Argentina de Urología – Sociedad Argentina de Urología). Buenos Aires. Argentina; Mayo 2004:1-12.
4. Farber JL, Cańete R. Aparato Genital Masculino: Testículo y Epidídimo. En: Rubin E, Jhon L. FARBER. ANATOMIA PATOLÓGICA, Volumen I, 5ş ed. Buenos Aires, Editorial Panamericana; 1990: 872.
5. Bengió V. Puesta al día y actualizaciones. Tema: “Tumor de Testículo, biopsia del Tumor, interpretación actualizada, factores de riesgo y pronóstico desde una perspectiva patológica”. En: Metrebián S, Sosa A, Bengio RG, López Seoane M, Colla R, Corica A, Politi H, Grau D. Programa de educación Médica continúa - FAU (Federación Argentina de Urología). Módulo 2, 1Ş ed. Buenos Aires Argentina. Editorial : Gráfica Lumen; 2001: 32 – 39.
6. Pratt J MD, Ellis J MD, Korobkkin M MD. Capítulo 23 Tumores Testiculares. En: Walsh MD, Retik MD, Stamey MD; E Darracott Vaughan (h) MD, Campbell Tomo 2, Buenos Aires, 6ş ed. Editorial Panamericana; 1994: 1220-1259.
7. López J. Problemas prácticos diagnóstico y terapéutico: Tumor Testicular: Manejo actual. En: Metrebián S, Sosa A, Bengio RG, López Seoane M, Colla R, Corica A, Politi H, Grau D. Programa de educación Médica continúa - FAU (Federación Argentina de Urología). Módulo1, 1Ş ed. Buenos Aires Argentina. Editorial : Gráfica Lumen; 2001: 88 – 94.
Figura 1. Sonografía testicular bilateral en la que se observa el testículo derecho aumentado de tamańo, irregular y con abundante líquido a nivel de bolsa escrotal


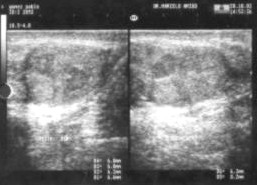
Figura 2. Sonografía de testículo derecho que presenta severa alteración del parénquima con presencia de bridas
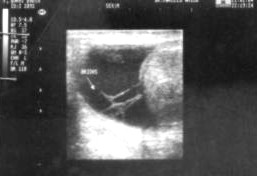
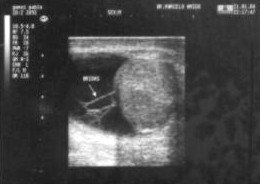
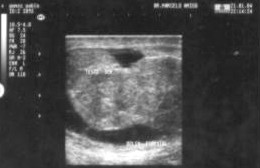
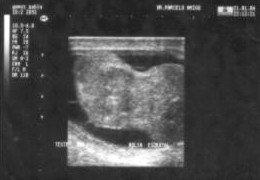
Figura 3. Sonografía testicular derecha pre quirúrgico.